Promocja zdrowia a zaburzenie statyki narządów płciowych

Promocja zdrowia a zaburzenia statyki narządów płciowych
Grażyna Jarząbek-Bielecka 1 , Joanna Buks 2 , Magdalena Pisarska-Krawczyk 2, 3 , Maciej Wilczak 2, 3 , Marek Bielecki 4, Witold Kędzia 1
1 – Klinika Ginekologii, Katedra Perinatologii i Ginekologii, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu, GPSK, Poznań
2 – Katedra Zdrowia Matki i Dziecka, GPSK, Katedra i Zakład Edukacji Medycznej, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu
3 – PWSZ Kalisz
4 – Apteka Medica
Streszczenie
Promocja zdrowia to szereg działań prowadzących do zapewnienia odpowiednich warunków życia, pracy, kształcenia, kultury fizycznej oraz wypoczynku i rekreacji. Zdrowie uważa się za potencjał zdolności przystosowania się organizmu do wymogów środowiska. Wg. WHO jest to: stan dobrego samopoczucia fizycznego, psychicznego i społecznego, a nie tylko brak choroby lub niepełnosprawności.
Zdrowie to również zdolność do pełnienia ról społecznych, adaptacji do zmian środowiska i radzenia sobie z tymi zmianami. Zaburzenia statyki narządów płciowych są znacznym zakłóceniem zdrowia – są swoistym kalectwem często związanym z nietrzymaniem moczu i dysfunkcjami w sferze somatycznej i psychoseksualnej.
Za czynniki sprawcze zaburzeń statyki narządów płciowych i nietrzymania moczu uznaje się m.in. otyłość, występowanie przewlekłych zaparć i chorób przebiegających z uporczywym kaszlem, wykonywanie ciężkiej pracy fizycznej oraz stres. Stąd rola profilaktycznych programów edukacyjnych promujących zdrowie z poradnictwem aptekarskim włącznie.

Wstęp
Zdrowie stanowi proces wzajemnych uwarunkowań w relacji organizm-środowisko, który przy braku choroby pozwala utrzymać równowagę pomiędzy organizmem a środowiskiem. Według współczesnej koncepcji zdrowia jest ono: wartością, dzięki której każdy może realizować swoje aspiracje, zmieniać środowisko i radzić sobie z nim, jest zasobem gwarantującym rozwój społeczeństwa oraz jest środkiem do codziennego życia umożliwiającym lepszą jego jakość.
Henry Siegerist w roku 1945 stworzył pojęcie promocji zdrowia, utożsamiając ją z szeregiem działań prowadzących do zapewnienia odpowiednich warunków życia, pracy, kształcenia, kultury fizycznej oraz wypoczynku i rekreacji. Podkreśla się rolę profilaktycznych programów edukacyjnych promujących zdrowie z poradnictwem aptekarskim włącznie, także w wielu aspektach związanych ze zdrowiem kobiet – zagadnieniem takim są zaburzenia statyki narządów płciowych [1, 2, 3].
Zmiany położenia narządów płciowych to przemieszczenie ich w stosunku do osi środkowej. Zmiany położenia dotyczą pojedynczego narządu lub kilku narządów łącznie (macicy, przedniej i/lub tylnej ściany pochwy, pęcherza moczowego, odbytnicy, zagłębienia odbytniczo-macicznego oraz jajników.
Nie każda zmiana położenia jest stanem chorobowym. Zmiany położenia najczęściej dotyczą macicy. Obniżeniem nazywa się przemieszczenie narządów płciowych w kierunku wejścia do pochwy. Fizjologicznie siły działające „z góry w dół” koncentrują się w rejonie kości biodrowych, spojenia łonowego (silne struktury) i dna miednicy (słaba struktura z loci minoris resistentiae); struktury te stanowią podparcie / dają opór siłom „góra – dół”.
W celu ustalenia nieprawidłowości należy określić: – Positio – położenie macicy w miednicy mniejszej – Versio – pochylenie macicy jako całości – Flexio – zgięcie trzonu macicy w stosunku do długiej osi szyjki – Torsio – skręt macicy wzdłuż jej długiej osi. Positio – położenie macicy określa jej umiejscowienie jako całości w obrębie miednicy mniejszej; prawidłowo: część pochwowa macicy znajduje się mniej więcej na wysokości linii międzykolcowej, trzon sięga do płaszczyzny wchodu miednicy (Rycina 1).

Rysunek 1.
Flexio – zgięcie macicy – określa kąt zawarty między osią szyjki macicy a długą osią trzonu; prawidłowo: jest to łagodny kąt otwarty ku przodowi – antefl exio ok. 135 stopni w przypadku niezgiętego trzonu macicy względem szyjki – mówi się o odprostowanym ułożeniu macicy.
Versio – pochylenie macicy; określa pochylenie całej macicy w dowolnym kierunku, najczęściej: pochylenie ku przodowi – anteversio; w przypadku niezgiętej macicy pochylenie określane jest przez kąt, jaki tworzy się między osią macicy a osią pochwy; w przypadku zgiętej macicy pochylenie określane jest przez kąt, jaki tworzy się między osią szyjki macicy a osią pochwy.
Torsio – skręt macicy wokół własnej długiej osi; zdarza się rzadko i powstaje powoli (np. wskutek zrostów, pociągania lub ucisku przez guz – przy jednoczesnym skręcie torbieli jajnika przebiega z ostrymi objawami klinicznymi).
Najczęściej macica jest przodozgięta i przodopochylona [1, 3, 4, 5]. Elementy tkankowe mocujące macicę to więzadła, przymaciczny aparat zawieszający, dno miednicy – aparat podporowy.
Więzadła macicy:
– więzadła obłe, okrągłe (maciczno-łonowe) ligg. teretia, rotunda, chordae utero-inguinales obustronnie od rogów macicy do kanałów pachwinowych
– więzadła własne jajnika (maciczno-jajnikowe) ligg. ovarii propria, ch. utero-ovaricae
– więzadła wieszadłowe jajnika (lejkowo-miednicze) ligg. suspensoria ovarii infundibulo-pelvica mocują jajniki i jajowody ku bokom do ścian miednicy.
Przymaciczny aparat zawieszający:
– więzadła główne ligg. cardinalia, przymacicza boczne
– więzadła krzyżowo-maciczne ligg. sacro-uterina
– więzadła maciczno-pęcherzowe) ligg. vesico-uterina.
Dno miednicy-aparat podporowy:
– warstwa zewnętrzna: mięsień opuszkowo-gąbczasty, zwieracz odbytu, mięśnie kulszowo-jamiste i mięśnie poprzeczne powierzchowne krocza
– przepona moczowo-płciowa, mięsień poprzeczny głęboki krocza
– mięsień dźwigacz odbytu.
Przepona miednicy utworzona jest przez mięsień dźwigacz odbytu i mięsień guziczny. Mięśnie obu stron łączą się w linii środkowej, pozostawiając szczelinę, przez którą przechodzi cewka moczowa, pochwa i odbytnica (Rycina 2).
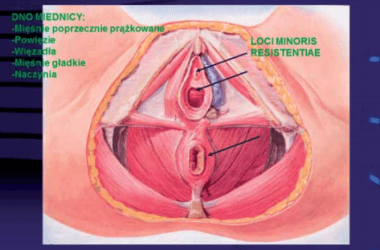
Rysunek 2.
Pochwa nie ma własnego aparatu zawieszającego i podporowego; otoczona jest tzw.przypochwiem – parakolpos. Całkowicie przeciwstawne zadania, jakie ma do spełnienia dno miednicy -z jednej strony jako zamknięcie jamy brzusznej od dołu, z drugiej zaś jako miejsce ujścia dróg moczowych, narządów płciowych i odbytnicy – tłumaczą częstą jego niewydolność.
Zaburzenia statyki narządów płciowych u kobiety powodowane są obniżeniem się ścian albo szczytu pochwy lub macicy w stosunku do miejsc ich naturalnego umocowania. W wyniku tych zaburzeń dochodzi do obniżenia przedniej bądź tylnej ściany pochwy (czasem obu naraz) i utworzenia przepukliny pochwy, w której może się znajdować ściana pęcherza moczowego (cystocele) albo – rzadziej – cewka moczowa (urethrocele), ściana odbytnicy (rectocele) lub nawet pętla jelita cienkiego (enterocele).
Stwierdza się wówczas obniżenie i wystawanie przez szparę sromową jednej lub obu ścian pochwy, określane jako prolapsus vaginae albo wysuwanie szyjki macicy (prolapsus uteri). W literaturze anglosaskiej wypadanie pochwy, macicy oraz w konsekwencji zaburzenia statyki odbytnicy lub pęcherza moczowego określane są jako Pelvic Organ Prolapse (POP) (Rycina 3).
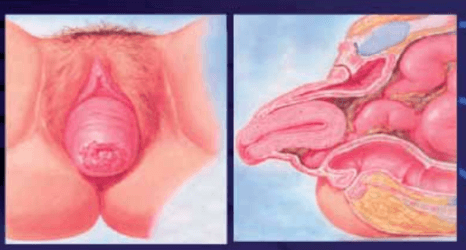
Rysunek 3.
Za przyczyny obniżenia, wypadanie macicy i pochwy oraz nietrzymania moczu uważa się:
– niewydolność dna miednicy
– osłabienie aparatu zawieszającego i podporowego
– zaburzenia ciśnienia śródbrzusznego z wypadaniem trzewi wskutek osłabienia dna miednicy, opadającego, wiszącego brzucha, rozejścia mięśni prostych i ewentualnie z powodu drobnej astenicznej budowy ciała.
Do niedawna uważano, że w etiologii obniżenia i wypadania narządów płciowych dominują trzy czynniki:
– uszkodzenie okołoporodowe tkanek
– wiotkość więzadeł i przymacicz
– uszkodzenie mięśni dna miednicy mniejszej. Obecnie za czynniki sprawcze dodatkowo uznaje się otyłość, występowanie przewlekłych zaparć i chorób przebiegających z uporczywym kaszlem, wykonywanie ciężkiej pracy fi zycznej oraz stres. Niektórzy autorzy podają, że przyczynami mogą być deformacje anatomiczne miednicy mniejszej i kręgosłupa lędźwiowo-krzyżowego. Nie ma natomiast zgodności co do wpływu menopauzy na powstanie POP.
W badaniach ultrastrukturalnych stwierdzono, że w przypadkach POP występuje zmniejszenie ilości kolagenu typu I przy wzroście zawartości kolagenu typu III oraz fragmentaryzacja włókien elastynowych w macierzy wewnątrzkomórkowej struktur powięziowo-mięśniowych miednicy mniejszej, powodujące zwiększenie elastyczności elementów tworzących dno miednicy mniejszej. Uogólniając, można uznać, że schorzenie to ma podłoże wieloczynnikowe, nie wykluczając elementu genetycznego [1, 3–6].
Zapoznaj się z naszą ofertą pessarów.
Etiologia – czynniki miejscowe:
– nabyte
– ciąże
– porody
– obrażenia jatrogenne
– zaburzenia unerwienia (ZZO)
– zaburzenia metabolizmu tkanki łącznej (bliznowacenie, niedożywienie w dzieciństwie)
– zwiększony katabolizm tkanek (senium).
Etiologia – czynniki ogólnoustrojowe: zwiększona tłocznia brzuszna, ciąże, otyłość, przewlekłe zaparcia, przewlekły kaszel (papierosy !!), wodobrzusze, guzy, niedobór estrogenów, długotrwała praca w pozycji stojącej z dźwiganiem ciężarów. Wieloletnie obserwacje zaburzeń statyki narządów płciowych, różny stopień ich zaawansowania oraz różny stopień poprawy uzyskany w drodze leczenia chirurgicznego spowodowały utworzenie systemu obiektywnej oceny wypadania narządu płciowego POP-Q (Pelvic Organ Prolapse Quantifi cation System), autoryzowanego przez towarzystwa medyczne AUGS, SGS, ICS oraz National Institute of Health USA. Ocena jest dokonywana wyłącznie przez badanie kliniczne pacjentki. Uzyskane pomiary pozwalają na określenie stopnia wypadania narządu płciowego u kobiet, metody częściej stosowanej przez ginekologów niż urologów:
– Stopień 0 – wypadania nie stwierdza się.
– Stopień I – punkt największego obniżenia znajduje się w odległości większej niż 1 cm ponad płaszczyzną błony dziewiczej.
– Stopień II – dystalna część obniżenia znajduje się 1 cm proksymalnie lub dystalnie w stosunku do błony dziewiczej.
– Stopień III – miejsce największego obniżenia zlokalizowane jest więcej niż 1 cm poniżej płaszczyzny błony dziewiczej, ale nie dalej niż 2 cm.
– Stopień IV oznacza wypadanie pochwy lub macicy.
Wypadanie narządów płciowych zawsze wymaga leczenia. Wszystkie stopnie zaburzenia statyki narządów płciowych wymagają działania leczniczego. Leczenie zaburzeń statyki narządów płciowych w zależności od nasilenia objawów i stopnia zaawansowania schorzenia może być zachowawcze (ćwiczenia mięśni dna miednicy, elektrostymulacja, pessary pochwowe) bądź operacyjne (Rycina 4).

Rysunek 4.
Zasadniczo wyróżnia się cztery główne możliwości leczenia chirurgicznego zaburzeń statyki narządów płciowych:
– chirurgiczne metody leczenia tylko z dostępu pochwowego
– chirurgiczne metody leczenia tylko z dostępu brzusznego
– colpocleisis
– chirurgiczna metoda leczenia wymagająca jednoczesnego zastosowania dostępu pochwowego i brzusznego.
Współczesna chirurgia zaburzeń statyki dna miednicy jest chirurgią korekcyjną, rekonstrukcyjną. Jej podstawowym celem jest możliwie jak najlepsze odtworzenie anatomii w powiązaniu z funkcją narządów dna miednicy. Odstąpiono niemal zupełnie od rutynowego wykonywania histerektomii pochwowej w przypadku zaburzeń statyki, ponieważ zabieg ten nie leczy wspomnianych wyżej zaburzeń.
Dominującą strategią postępowania stało się zastosowanie syntetycznych materiałów protezujących (siatki i taśmy polipropylenowe, monofi lamentowe) zakładanych drogą pochwową, co umożliwia przywrócenie właściwej anatomii oraz funkcji narządów dna miednicy. Wysiłkowe nietrzymanie moczu Schorzeniem bezpośrednio związanym z zaburzeniami statyki narządów płciowych jest wysiłkowe nietrzymanie moczu. Ze względu na częstość występowania uważane jest za problem społeczny.
Negatywny wpływ na życie w każdym jego aspekcie skłania do poszukiwania jak najskuteczniejszych metod leczenia nietrzymania moczu. Aktualnie obowiązujący algorytm postępowania obejmuje leczenie zachowawcze, polegające na ćwiczeniach wzmacniających mięśnie dna miednicy (chodzi o tzw. gimnastykę Kegla – napinanie mięśni krocza kilkanaście razy w ciągu dnia) w skojarzeniu z miejscowym stosowaniem terapii estrogenowej.
W leczeniu farmakologicznym stosowane są preparaty antycholinergiczne, blokujące receptory muskarynowe: oksybutynina, tolterodyna, trospium, solifenacyna i darifenacyna lub niedostępna w Polsce duloksetyna, a także zmniejszające wydzielanie moczu (desmopresyna). U części pacjentek można stosować terapię odnerwienia pęcherza, używając w tym celu toksyny botulinowej.
Wspomagające działanie mają także stosowane dodatkowo doraźnie urządzenia, np. Kolpexin, wewnątrzcewkowe wkładki i zaciskacze cewki moczowej hamujące „ucieczkę” moczu. Nie należy zapominać o możliwości używania wkładek wchłaniających i w odróżnieniu od typowych – neutralizujących zapach moczu, a przez to poprawiających komfort życia. Wysiłkowe nietrzymanie moczu można leczyć operacyjnie z zastosowaniem np. Tension-free Vaginal Tape (TVT).
Założeniem operacji jest odtworzenie lub wzmocnienie więzadeł łonowo-cewkowych przez wprowadzenie w ich miejsce siatki polipropylenowej (taśmy, czyli slingi TVT – Ethicon Inc. Johnson Johnson, USA, taśmy IVS – TYCO Healthcare, UK). Slingi mogą być zakładane przez otwory zasłonione lub klasycznie, z dostępu przezłonowogo. Decyzja co do wyboru sposobu leczenia zależy od wielu warunków i kryteriów, w tym od wieku pacjentki, jej stanu ogólnego, aktywności fizycznej, ewentualnie od poprzedzających operacji uroginekologicznych, a także od decyzji pacjentki w sprawie kontynuacji życia seksualnego.
Ostatecznie wybór sposobu leczenia zależy od stanu anatomii struktur utrzymujących narządy płciowe w niezaburzonej pozycji i oceny kondycji, w jakiej te struktury się znajdują [1, 5–7]. Zapobieganie zaburzeniom statyki narządów płciowych wiąże się także z działaniami zabezpieczającymi przed uszkodzeniami poporodowymi: właściwym wyborze metody ukończenia porodu, unikaniu przedłużania II okresu porodu, wykonaniu w stosownym czasie i w odpowiedni sposób nacięcia krocza i późniejszego jego zaopatrzenia.
Bardzo ważne z punktu widzenia profilaktyki jest także unikanie ciężkiej pracy nie tylko w okresie popołogowym. Na utrzymanie właściwej statyki narządów płciowych wpływają w sposób istotny: utrzymanie prawidłowej masy ciała, duża aktywność fizyczna, zdrowe nawyki codziennego życia (regularne opróżnianie pęcherza moczowego i odbytnicy). Stąd rola profilaktycznych programów edukacyjnych promujących zdrowie z poradnictwem aptekarskim włącznie [5, 8].
Oświadczenia Oświadczenie dotyczące konfliktu interesów Autorzy deklarują brak konfliktu interesów w autorstwie oraz publikacji pracy. Źródła finansowania Autorzy deklarują brak źródeł finansowania.
Zobacz również: Pessaroterapia w Ginekologii i Położnictwie
Piśmiennictwo
1. Jarząbek-Bielecka G, Buks J, Witkowska J, Wilczak M, Pisarska-Krawczyk M, Kędzia W, Pawlaczyk M, Friebe Z, Wróbe M, Mizgier M. Aging: women sexual activity, pelvic organ prolapse and urinary incontinence. Pol Prz Nauk Zdr. 2014; 1:25–28.
2. Mizgier M, Jarząbek-Bielecka G, Andrzejak K, Pisarska-Krawczyk M, Sajdak S. Promocja zdrowia a znaczenie diety i aktywności fizycznej w profilaktyce i terapii cukrzycy. Pol Prz Nauk Zdr. 2013;3:173–177.
3. Miedziejko A, Jarząbek-Bielecka G, Król A, Pisarska-Krawczyk M, Wilczak M, Kędzia W, Wróbel M. Ocena potrzeb i reakcji seksualnych kobiet ze stwierdzonym w wywiadzie problemem zaburzeń statyki narządów płciowych i nietrzymania moczu. Pol Prz Nauk Zdr. 2014;1:9–12.
4. Delancey JO. Anatomic aspects of vaginal eversion after hysterectomy. Am J Obstet Gynecol. 1992 Jun;166(6 Pt 1):1717–24.
5. Pisarska-Krawczyk M, Jarząbek-Bielecka G. Zagadnienia interdyscyplinarne w ginekologii praktycznej. Wydaw. Ucz. Państwowej Wyższej Szkoły Zawodowej im. Prezydenta S. Wojciechowskiego, Kalisz. 2014.
6. Pisarska M. Diagnostyka urodynamiczna w czynnościowej ocenie nietrzymania moczu. Prz Menopauz. 2003;2:28–37.
7. Smolarek N, Pisarska-Krawczyk M, Sajdak S. Fizjoterapia jako sposób terapii stosowanej u kobiet z powodu nietrzymania moczu. Ginekologia praktyczna. 2007;4.
8. Jarząbek-Bielecka G, Bielecki M. Promowanie opieki farmaceutycznej w poradnictwie seksuologicznym. W: Jarzą- bek-Bielecka (red.). Nauka o płci. Zagadnienia wybrane. Poznań 2012; 208–210.
Zaakceptowano do edycji: 2015-02-10
Zaakceptowano do publikacji: 2015-03-30

OŚWIADCZAM, ŻE WYKONUJĘ ZAWÓD MEDYCZNY LUB ZAJMUJĘ SIĘ UŻYWANIEM LUB OBROTEM WYROBAMI MEDYCZNYMI W RAMACH CZYNNOŚCI ZAWODOWYCH.